Situaciones transoperatorias en pacientes pediátricos con fractura supracondílea del húmero
Resumen
Introducción: Las fracturas supracondíleas del húmero en el niño, por lo general, son tratadas de manera quirúrgica, durante esa intervención se pueden presentar situaciones específicas en este tipo de enfermos.
Objetivo: Actualizar y brindar información sobre algunas de las situaciones transoperatorias en pacientes con fractura supracondílea del húmero.
Métodos: La búsqueda y análisis de la información se realizó en un periodo de 61 días (primero de septiembre al 31 de octubre de 2022) y se emplearon palabras de búsqueda relacionadas con la investigación. A partir de la información obtenida, se realizó una revisión bibliográfica de un total de 245 artículos publicados en las bases de datos: PubMed, Hinari, SciELO y Medline, mediante el gestor de búsqueda y administrador de referencias EndNote, de ellos, se utilizaron 29 citas seleccionadas para realizar la revisión, 28 de los últimos cinco años.
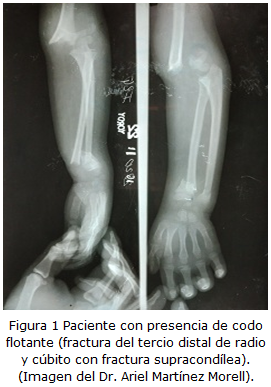
Resultados: Se hace referencia a cuatro de las situaciones transoperatorias más frecuentes en este tipo de fractura. Se mencionan la conminución de la pared medial, como identificar esta situación y su conducta. En relación a las lesiones asociadas, se recomienda primero estabilizar el antebrazo y luego la fractura supracondílea. Para las fracturas inestables en flexión se recomienda la técnica a emplear. Por su parte, la conversión de la reducción cerrada a abierta está justificada en ciertas circunstancias que de forma detallada se describen en el trabajo.
Conclusiones: Las fracturas supracondíleas del húmero en el niño son tratadas en su mayoría mediante tratamiento quirúrgico. Durante el transoperatorio se pueden presentar situaciones para las cuales el médico tratante debe estar preparado.
DeCS: FRACTURAS HUMERALES DISTALES/cirugía; NIÑO; PROCEDIMIENTOS QUIRÚRGICOS OPERATIVOS; REDUCCIÓN ABIERTA; TERAPÉUTICA.
Descargas
Citas
1. Hosseinzadeh P, Rickert KD, Edmonds EW. What's new in pediatric orthopaedic trauma: the upper extremity. J Pediatr Orthop [Internet]. 2020 Apr [citado 18 Sep 2022];40(4):e283-e286. Disponible en: https://pubmed.ncbi.nlm.nih.gov/31145183/
2. Suganuma S, Tada K, Takagawa S, Yasutake H, Takata M, Shimanuki K, et al. Independent predictors affecting the reduction of pediatric supracondylar humerus fractures: a retrospective cohort study. Eur J Orthop Surg Traumatol [Internet]. 2021 Feb [citado 18 Sep 2022];31(2):399-406. Disponible en: https://link.springer.com/article/10.1007/s00590-020-02784-2
3. Wang JH, Morris WZ, Bafus BT, Liu RW. Pediatric supracondylar humerus fractures: AAOS appropriate use criteria versus actual management at a pediatric level 1 trauma center. J Pediatr Orthop [Internet]. 2019 Sep [citado 18 Sep 2022];39(8):[aprox. 7 p.]. Disponible en: https://journals.lww.com/pedorthopaedics/Abstract/2019/09000/Pediatric_Supracondylar_Humerus_Fractures__AAOS.5.aspx
4. Flynn JM. The management of complex pediatric fractures: case examples demonstrating 5 principles for success. J Pediatric Orthop [Internet]. 2018 Jul [citado 18 Sep 2022];38 (Suppl):S34-S38. Disponible en: https://journals.lww.com/pedorthopaedics/fulltext/2018/07001/the_management_of_complex_pediatric_fractures_.12.aspx
5. Tarallo L, Novi M, Porcellini G, Schenetti C, Micheloni GM, Maniscalco P, et al. Gartland type III supracondylar fracture in children: is open reduction really a dangerous choice? Injury [Internet]. 2022 Mar [citado 18 Sep 2022];53 Suppl 1:[aprox. 5 p.]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/33678463/
6. Hussein-al Algawy AA, Aliakbar AH, Witwit IHN. Open versus closed reduction and K-wire fixation for displaced supracondylar fracture of the humerus in children. J Orthop Surg Traumatol [Internet]. 2019 Feb [citado 18 Sep 2022];29(2):[aprox. 6 p.]. Disponible en: https://link.springer.com/article/10.1007/s00590-018-2305-9
7. Ismaili G, Mahmoud E, O' Toole P. A rare paediatric floating elbow; a supracondylar fracture with an ipsilateral Monteggia fracture: a case report. Int J Surg Case Rep [Internet]. 2022 May [citado 18 Sep 2022];94:[aprox. 9 p.]. Disponible en: https://linkinghub.elsevier.com/retrieve/pii/S2210-2612(22)00325-X
8. De Francesco CJ, Shah AS, Brusalis CM, Flynn K, Leddy K, Flynn JM. Rate of open reduction for supracondylar humerus fractures varies across pediatric orthopaedic surgeons: a single-institution analysis. J Orthop Trauma [Internet]. 2018 Oct [citado 18 Sep 2022];32(10):[aprox. 7 p.]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/30247284/
9. Lewine E, Kim JM, Miller PE, Waters PM, Mahan ST, Snyder B, et al. Closed versus open supracondylar fractures of the humerus in children: a comparison of clinical and radiographic presentation and results. J Pediatr Orthop [Internet]. 2018 Feb [citado 18 Sep 2022];38(2):[aprox. 4 p.]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/27100041/
10. Muchow RD, Riccio AI, Garg S, Ho CA, Wimberly RL. Neurological and vascular injury associated with supracondylar humerus fractures and ipsilateral forearm fractures in children. J Pediatr Orthop [Internet]. 2015 Mar [citado 18 Sep 2022];35(2):[aprox. 4 p.]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/24919135/
11. Sun J, Shan J, Meng L, Liu T, Wang E, Jia G. Predictive factors for open reduction of flexion-type supracondylar fracture of humerus in children. BMC Musculoskelet Disord [Internet]. 2022 Sep [citado 18 Sep 2022];23(1):[aprox. 9 p.]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9472328/
12. Armstrong DG, Monahan K, Lehman EB, Hennrikus WL. The pediatric open supracondylar fracture: associated injuries and surgical management. J Pediatr Orthop [Internet]. 2021 Apr [citado 18 Sep 2022];41(4):[aprox. 4 p.]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/33560707/
13. Kwak YH, Kim JH, Kim YC, Park KB. Medial comminution as a risk factor for the stability after lateral-only pin fixation for pediatric supracondylar humerus fracture: an audit. Ther Clin Risk Manag [Internet]. 2018 Jun [citado 18 Sep 2022];14:[aprox. 5 p.]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5995420/
14. Heffernan MJ, Lucak T, Igbokwe LBS, Yan JBS, Gargiulo D. The reverse oblique supracondylar humerus fracture: description of a novel fracture pattern. J Pediatric Orthop [Internet]. 2020 Feb [citado 18 Sep 2022];40(2):[aprox. 6 p.]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/31022014/
15. Wang SB, Lin BH, Liu W, Wei GJ, Li ZG, Yu NC, et al. Modified closed reduction and percutaneous Kirschner wires internal fixation for treatment of supracondylar humerus fractures in Children. Curr Med Sci [Internet]. 2021 Aug [citado 18 Sep 2022];41(4):[aprox. 4 p.]. Disponible en: https://link.springer.com/article/10.1007/s11596-021-2396-0
16. Karsli B, Ince K, Gönder N, Bozgeyik B, Kilinçoglu V. Surgery or conservative treatment of forearm in patients diagnosed with pediatric floating elbow? retrospective analysis of 60 consecutive cases. Indian J Orthop [Internet]. 2021 Jan [citado 18 Sep 2022];55(3):[aprox.6 p.]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8081788/
17. Stanitski CL, Micheli LJ. Simultaneous ipsilateral fractures of the arm and forearm in children. Clin Orthop Relat Res [Internet]. 1980 Nov-Dic [citado 18 Sep 2022];153:[aprox. 4 p.]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/7449219/
18. Egol KA, Koval KJ, Zuckerman J. Handbook of Fractures. 6 th ed. Philadelphia: Wolter Kluwer;2020.
19. Ho C. Upper extremity injuries. En: Herring JA, editors. Tachdajian's Pediatric Orthopaedics. 6 th ed. Philadelphia: Elsevier; 2022.p.1191-1247.
20. Moussa MK, Semaan D. A Pediatric floating elbow associating flexion type supracondylar fracture with both bone forearm fracture and ulnar nerve irritation: a case report. J Orthop Case Rep [Internet]. 2020 Dec [citado 18 Sep 2022];10(9):[aprox. 3 p.]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8046451/
21. Ndour O, Drame A, Faye Fall AL, Ndoye NA, Diouf C, Camara S, et al. Elbow floating in children: About three cases and literature review. Afr J Paediatr Surg [Internet]. 2020 Jul-Dec [citado 18 Sep 2022];17(3-4):[aprox. 4 p.]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8051627/
22. Blumberg TJ, Bremjit P, Bompadre V, Steinman S. Forearm fixation is not necessary in the treatment of pediatric floating elbow. J Pediatric Orthop [Internet]. 2018 Feb [citado 18 Sep 2022];38(2):[aprox. 5 p.]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/27203822/
23. Baghdadi S. Pediatric floating elbow injuries are not as problematic as they were once thought to be: a systematic review. J Pediatr Orthop [Internet]. 2020 Sep [citado 18 Sep 2022];40(8):[aprox. 6 p.]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/32776772/
24. Bahk MS, Srikumaran U, Ain MC, Erkula G, Leet AI, Sargent MC, et al. Patterns of pediatric supracondylar humerus fractures. J Pediatric Orthop [Internet]. 2008 Jul-Ago [citado 18 Sep 2022];28(5):[aprox.6 p.]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/18580360/
25. Ondina AB, Haidar LA, Goldberg B, Mansour A 3rd, Younas S, Siahaan J, et al. Factors associated with conversion to open reduction of type 3 supracondylar humerus fractures in children. J Clin Orthop Trauma [Internet]. 2022 May [citado 18 Sep 2022];30:[aprox. 9 p.]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9163578/
26. Tokyay A, Okay E, Cansü E, Aydemir AN, Erol B. Effect of fracture location on rate of conversion to open reduction and clinical outcomes in pediatric Gartland type III supracondylar humerus fractures. Ulus Travma Acil Cerrahi Derg [Internet]. 2022 Jan [citado 18 Sep 2022];28(2):[aprox. 6 p.]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10443146/
27. Pan T, Widner MR, Chau MM, Hennrikus WL. Open supracondylar humerus fractures in Children. Cureus [Internet]. 2021 Mar [citado 18 Sep 2022];13(3):[aprox. 9 p.]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8046429/
28. Su Y, Nan G. Evaluation of a better approach for open reduction of severe Gartland type III supracondylar humeral fracture. J Invest Surg [Internet]. 2021 May [citado 18 Sep 2022];34(5):[aprox. 6 p.]. Disponible en: https://www.tandfonline.com/doi/abs/10.1080/08941939.2019.1649766?journalCode=iivs20
29. Uludag A, Tosun HB, Aslan TT, Uludag Ö, Gunay A. Comparison of three different approaches in pediatric Gartland type 3 supracondylar humerus fractures treated with cross-pinning. Cureus [Internet]. 2020 Jun [citado 18 Sep 2022];12(6):[aprox. 9 p.]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7314373/
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2024 Alejandro Alvarez-López, Valentina Valdebenito-Aceitón, Sergio Ricardo Soto-Carrasco, Daniel Serrano-González

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial 4.0.
La Revista Archivo Medico Camagüey, ofrece de forma inmediata después de ser indexada en el Proyecto SciELO; acceso abierto al texto completo de los artículos bajo el principio de hacer disponible y gratuita la investigación para favorecer el intercambio del conocimiento global y coadyuvar a una mayor extensión, publicación, evaluación y uso extensivo de los artículos que se exponen pudiendo ser utilizados, sin fines comerciales, siempre y cuando se haga referencia a la fuente primaria.
Carta De Declaración De Autoría u Derechos De Autor(a)
Conflictos de intereses: los autores deberán declarar de forma obligatoria la presencia o no de conflictos de intereses en relación con la investigación presentada. (Descargar Plantilla para declarar confictos de intereses)
La Revista Archivo Médico Camagüey se encuentra bajo una
Licencia Creative Commons Reconocimiento-NoComercial 4.0 International (CC BY NC 4.0).
Esta licencia permite a otros distribuir, mezclar, ajustar y construir a partir de su obra, incluso con fines comerciales, siempre que le sea reconocida la autoría de la creación original. Esta es la licencia más servicial de las ofrecidas. Recomendada para una máxima difusión y utilización de los materiales sujetos a la licencia. La licencia completa puede consultarse en: https://creativecommons.org/licenses/











