Reporte de caso
Eritrodermia por dermatitis de contacto inducida por cipermetrina
Cypermethrin-induced contact dermatitis erythroderma
Eliecer González-Valdéz1*https://orcid.org/0000-0003-0080-8096
Miguel Angel Amaró-Garrido2 https://orcid.org/0000-0002-0532-9273
Tatiana Hernández-González3 https://orcid.org/0000-0002-6693-5840
1Universidad de Ciencias Médicas. Hospital General Provincial Camilo Cienfuegos. Servicio de Medicina Interna. Sancti Spíritus. Cuba.
2Universidad de Ciencias Médicas. Policlínico Universitario Juana Naranjo León. Servicio de Imagenología. Sancti Spíritus. Cuba.
3Universidad de Ciencias Médicas. Hospital General Provincial Camilo Cienfuegos. Servicio de Cirugía Plástica y Caumatología. Sancti Spíritus. Cuba.
*Autor para la correspondencia: geliecer752@gmail.com
RESUMEN
Introducción: La eritrodermia se presenta como una condición severa, caracterizada por inflamación extensa de la superficie corporal y resulta en complicaciones significativas, representa un desafío importante debido a la naturaleza sistémica e impacto debilitante que tiene. La causa suele ser multifactorial, donde se incluye la dermatitis de contacto, que a menudo surge por la exposición a diversos agentes irritantes como los piretroides.
Objetivo: Describir los hallazgos clínicos, estudios complementarios, conducta terapéutica y evolución de un caso de eritrodermia por dermatitis de contacto inducida por cipermetrina.
Caso clínico: Se reporta el caso de un paciente masculino de 66 años con antecedentes de hipertensión arterial y un diagnóstico reciente de escabiosis, que tras automedicarse con cipermetrina experimentó un eritema generalizado y lesiones cutáneas severas. Al ser hospitalizado, se le diagnosticó eritrodermia secundaria a dermatitis de contacto. El cuadro clínico inicial se presentó con eritema generalizado y prurito intenso, se identificaron lesiones eritematoescamosas que afectaban la totalidad de la superficie cutánea. Las escamas observadas eran finas, exfoliativas y se desprendían con facilidad. Se estableció un tratamiento que incluyó la suspensión del agente causal, corticosteroides, antihistamínicos y soporte metabólico. A las cuatro semanas, el paciente mostró una resolución casi completa de las lesiones. Conclusiones: Este caso destaca la relevancia de un diagnóstico y manejo oportuno de la eritrodermia secundaria a dermatitis de contacto. La automedicación y la falta de educación en salud dermatológica representan riesgos importantes. Se sugiere la implementación de estrategias educativas para prevenir la exposición inadecuada a sustancias químicas y optimizar la atención dermatológica.
DeCS: DERMATITIS POR CONTACTO/ complicaciones; DERMATITIS EXFOLIATIVA; ERUPCIONES POR MEDICAMENTOS; DIAGNÓSTICO DIFERENCIAL; HERIDAS Y LESIONES.
ABSTRACT
Introduction: Erythroderma presents as a severe condition, characterized by extensive inflammation of the body surface and resulting in significant complications, it represents a significant challenge due to the systemic nature and the debilitating impact it has. The etiology is usually multifactorial, including contact dermatitis, which often arises from exposure to various irritating agents such as pyrethroids.
Objective: To describe the clinical findings, complementary studies, therapeutic conduct and evolution of a case of erythroderma due to contact dermatitis induced by cypermethrin.
Case presentation: The authors report the case of a 66-year-old male patient with a history of high blood pressure and a recent diagnosis of scabies, who, after self-medicating with cypermethrin, experienced generalized erythema and severe skin lesions. When hospitalized, he was diagnosed with erythroderma secondary to contact dermatitis. The initial clinical picture presented with generalized erythema and intense itching. Squamous erythematous lesions were identified, affecting the entire skin surface. The scales observed were fine, exfoliative, and easily detached. Treatment was established, which included the suspension of the causative agent, corticosteroids, antihistamines, and metabolic support. At four weeks, the patient showed almost complete resolution of the lesions.
Conclusions: This case highlights the relevance of timely diagnosis and management of erythroderma secondary to contact dermatitis. Self-medication and lack of dermatological health education represent important risks. The implementation of educational strategies is suggested to prevent inappropriate exposure to chemical substances and optimize dermatological care.
DeCS: DERMATITIS, CONTACT/ complications; DERMATITIS, EXFOLIATIVE; DRUG ERUPTIONS; DIAGNOSIS, DIFFERENTIAL; WOUNDS AND INJURIES.
Recibido: 07/12/2024
Aprobado: 04/10/2025
Ronda: 1
INTRODUCCIÓN
La piel es el órgano más extenso del cuerpo humano y desempeña un papel fundamental no solo en la protección contra agresiones externas, sino también como regulador homeostático y es reflejo visible del estado general de salud.(1) Al estar en contacto constante con factores ambientales, es susceptible a una amplia gama de afecciones que pueden variar desde condiciones leves hasta cuadros clínicos graves.(1,2)
Entre estas últimas se encuentra la eritrodermia, la cual representa un desafío importante debido a la naturaleza sistémica e impacto debilitante que tiene. Se caracteriza por una inflamación extensa en más del 90 % de la superficie corporal, acompañada de eritema intenso, pruritro y descamación.(2,3) Esta condición puede derivar en complicaciones severas, como alteraciones metabólicas, infecciones secundarias e insuficiencia orgánica.(3,4)
La causa de la eritrodermia es compleja y multifactorial, donde incluye enfermedades dermatológicas preexistentes, reacciones a medicamentos, procesos infecciosos y trastornos oncoproliferativos.(5) Dentro de este amplio espectro, la dermatitis de contacto por sensibilizantes como los piretroides representa una causa infrecuente pero relevante.(5,6) Esta afección cutánea, provocada por la exposición a sustancias irritantes, puede evolucionar hacia cuadros de mayor gravedad en individuos predispuestos o cuando el agente desencadenante posee un alto potencial reactivo.
Cabe señalar que, aunque los piretroides sintéticos, como la cipermetrina, con amplia utilización en ámbitos agrícolas y veterinarios, se consideran irritantes o sensibilizantes de menor gravedad, con reportes escasos en la literatura que relacionen estos compuestos con reacciones cutáneas severas, como la eritrodermia.(6,7) El mecanismo patogénico podría involucrar una respuesta inmunológica mediada por hipersensibilidad, en la cual la respuesta inmunitaria a través de pruebas de parche, consideradas estándar para confirmar la dermatitis de contacto alérgica, es fundamental para establecer la relación causal.(6,7,8)
En este sentido, según estimaciones globales, la eritrodermia es considerada una de las enfermedades dermatológicas más comunes, con creciente prevalencia y notable efecto en la salud pública.(9,10) En regiones como América Latina y el Caribe, tiene un impacto agravado por la automedicación, el uso indiscriminado de productos químicos y la falta de educación sobre el cuidado dermatológico.(9,10,11)
En el contexto cubano, según la literatura médica disponible, no existen reportes previos publicados de eritrodermia desencadenada por exposición a cipermetrina u otros piretroides sintéticos de uso veterinario. Esta ausencia refleja una brecha en la documentación de afecciones cutáneas complejas asociadas a pesticidas de uso extendido en el país.
Por lo anterior, esta escasez de información limita tanto la sensibilización poblacional como la capacitación del personal sanitario para el diagnóstico y manejo oportuno de estas reacciones graves. Por ello, este caso podría representar el primer reporte documentado en la literatura médica cubana que establece una asociación entre eritrodermia y dermatitis de contacto por cipermetrina. Su descripción aporta evidencia clínica relevante para alertar sobre los riesgos ocupacionales y domésticos del uso de insecticidas piretroides, establecer protocolos de vigilancia en dermatología ocupacional y fundamentar estrategias educativas dirigidas tanto a trabajadores agrícolas como a profesionales de la salud.
Por consiguiente, dado el número limitado de reportes sobre esta condición, se formuló el siguiente objetivo: Describir los hallazgos clínicos, estudios complementarios, conducta terapéutica y evolución de un caso de eritrodermia por dermatitis de contacto inducida por cipermetrina.
CASO CLÍNICO
Se describe el caso de un paciente masculino de 66 años, residente en el municipio de Trinidad, provincia Sancti Spíritus, con antecedentes de hipertensión arterial tratada de manera habitual con enalapril (tabletas de 20 mg) con una dosis de 40 mg diarios e hidroclorotiazida con una tableta 25 mg al día. En la historia clínica, constaba un diagnóstico reciente de escabiosis, para el cual había recibido tratamiento tópico con permetrina al 1 %, aplicada desde región del cuello hacia abajo durante cinco días consecutivos, acompañado de las medidas generales.
Sin embargo, según refirió el paciente, al no percibir disminución de los síntomas tras 23 días de tratamiento, en búsqueda de alivio, recurrió a la autoadministración de un preparado de cipermetrina de uso veterinario, aplicado de forma similar al tratamiento anterior durante tres días consecutivos. En consecuencia, notó un cambio significativo en la piel, caracterizado por una intensa coloración rojiza que afectaba toda la superficie corporal, lo cual motivó asistir a consulta médica.
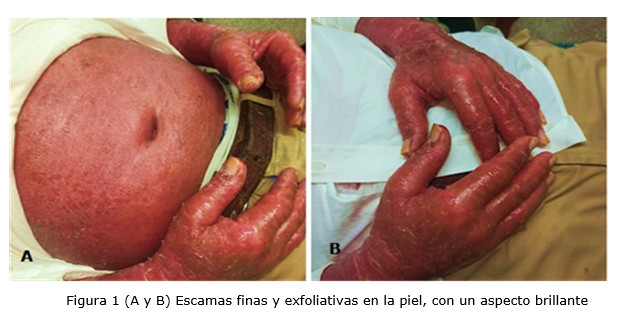
El cuadro clínico inicial se presentó con eritema generalizado y prurito intenso. Durante la exploración física, se identificaron lesiones eritematoescamosas que afectaban la totalidad de la superficie cutánea, incluyendo el cuero cabelludo. Las escamas observadas eran finas, exfoliativas y se desprendían con facilidad. Además, se notó un aspecto brillante de la piel en manos y pies, lo cual estaba vinculado al edema marcado en esas regiones (Figura 1 A y B).
Del mismo modo, este edema se manifestó de manera más pronunciada en la región facial y en las extremidades superiores e inferiores, con intensidad en las zonas pretibiales (Figura 2 A y B).
Ante la gravedad del cuadro clínico, se decidió hospitalizar al paciente en el Servicio de Medicina Interna para realizar una evaluación diagnóstica exhaustiva e instaurar el tratamiento adecuado.
De manera contraria, no se detectaron adenopatías en cadenas ganglionares y la auscultación cardíaca y pulmonar no reveló alteraciones como soplos, roces ni estertores. Los signos vitales, como la frecuencia cardíaca, fue de 86 latidos por minuto, la frecuencia respiratoria de 20 por minuto y la temperatura corporal fue de 36,4 oC. No obstante, se detectó hipertensión arterial con una cifra de 185/100 mmHg. Los hallazgos cutáneos descritos constituyeron el signo clínico predominante.
Entre los estudios imagenológicos realizados, la radiografía posteroanterior de tórax presentó un índice cardiotorácico aumentado a predominio de cavidades izquierdas, sin embargo, no se observaron otras alteraciones pleuro-pulmonares ni mediastínicas, tampoco hubo evidencia de lesiones óseas o en partes blandas. Por otro lado, el ultrasonido abdominal solo informó como hallazgo llamativo una hepatomegalia de 2 cm, con moderado aumento difuso de la ecogenicidad, sin evidencia de lesiones focales. Además, se recibió el electrocardiograma que señaló signos de hipertrofia ventricular izquierda.
Los estudios analíticos mostraron una hemoglobina de 12,3 g/dL. También, se observó que la velocidad de sedimentación eritrocitaria estaba acelerada de forma ligera, con un valor de 62 mm/h, mientras que, la proteína C-reactiva (PCR) resultó negativa, con una cifra de 2,9 mg/L. Las pruebas hepáticas indicaron un aumento en los niveles de las transaminasas, tanto la alanina aminotransferasa (TGP) con 103 UI/L, como la aspartato aminotransferasa (TGO) con 47 UI/L. La creatinina alcanzó un valor de 192 µmol/L y el ácido úrico se situó en 640 µmol/L. En contraste, las proteínas totales se encontraban en 49 g/L y la albúmina sérica en 29 g/L, ambas disminuidas.
En cuanto a los estudios inmunológicos, los anticuerpos antinucleares (ANA) fue negativo, con valor de menos de 1:40 en la dilución; los complementos C3 con 76 mg/dL y C4 con 14 mg/dL; las inmunoglobulinas, se reportaron dentro de parámetros normales (IgG en 690 mg/dL, IgM con 36 mg/dL y la IgA con 86 mg/dL). Por último, la hemogasometría arterial tampoco manifestó alteraciones relevantes; la lámina periférica reportó normocromía, los eosinófilos con un conteo de 200 células/µL y se descartó la presencia de células de Sézary o cualquier indicio de procesos hematológicos malignos.
Se valoró la posibilidad de realizar pruebas de parche con cipermetrina diluida para confirmar la dermatitis por contacto con cipermetrina. Sin embargo, de acuerdo al cuadro clínico presentado y las limitaciones en la disponibilidad de alérgenos estandarizados, fue un proceder no viable por el riesgo de reacciones severas. Por ello, se tomó la decisión de basar el diagnóstico en la historia clínica y la relación temporal con la exposición, lo que permitió orientar el tratamiento de manera efectiva.
Con base en los hallazgos clínicos y paraclínicos y tras discusión con el Servicio de Dermatología, se estableció el diagnóstico de eritrodermia secundaria a dermatitis de contacto inducida por cipermetrina, un piretroide sintético. Como primera medida, se procedió a suspender de inmediato la exposición al agente causal y se inició un tratamiento con prednisona (tabletas de 20 mg), con una dosis oral de 100 mg durante tres días, seguido de una dosificación de mantenimiento ajustada a 1-2 mg/kg/día (60 mg), con reducción progresiva.
Se adicionó tratamiento antihistamínico con difenhidramina (tabletas de 25 mg) con una dosis de 75 mg diarios y terapia tópica con vaselina simple asociada a clobetasol (crema al 0,05 %/25 g), aplicada 2 veces al día. De igual forma, se implementó hidratación parenteral con reposición de electrolitos administración de albúmina humana (Frasco de 20 %ada 12 horas durante cinco días. Ante la reducción de la tasa de filtrado glomerular (33,18 ml/min/1,73 m², estadio 3B), el tratamiento antihipertensivo se modificó, sustituyendo la enalapril y la hidroclorotiazida por amlodipino con una tableta de 10 mg al día y furosemida (tableta de 40 mg) con una dosis de 60 mg diarios.
Durante la segunda semana de tratamiento, el paciente tuvo una recuperación progresiva. Las lesiones eritematosas redujeron la intensidad y los edemas disminuyeron de forma notable, solo con persistencia de una descamación fina residual. Cuatro semanas después, la piel presentó una resolución casi completa, con desaparición de los edemas y recuperación del tono normal. Los estudios analíticos realizados en esta etapa mostraron valores normales, con la velocidad de sedimentación eritrocitaria de 12 mm/h y las transaminasas descendieron con la TGP en 44 UI/L y la TGO con 42 UI/L; aunque, los niveles de creatinina permanecieron un poco elevados, con 152 µmol/L. El estadiamiento del paciente descartó la presencia de enfermedades oncoproliferativas que pudieran justificar el cuadro clínico como manifestaciones paraneoplásicas.
La evolución fue favorable, con una recuperación progresiva que permitió el alta hospitalaria. Se indicó seguimiento ambulatorio en consulta externa, con especial atención por Dermatología y Nefrología para el monitoreo continuo del estado clínico.
Se implementó un enfoque ético riguroso que garantizó la obtención del consentimiento informado del paciente antes de la elaboración de este informe, lo cual aseguró el respeto por la autonomía y los principios éticos en la práctica médica.
DISCUSIÓN
La eritrodermia secundaria a dermatitis de contacto es un fenómeno clínico complejo que representa un reto significativo en el ámbito dermatológico. Esta condición puede surgir como resultado de la exposición a agentes irritantes o sensibilizantes, con la manifestación de síntomas severos que comprometen la salud del paciente. En su fisiopatología, concurre una compleja cascada inmunológica e inflamatoria que transita desde una fase de sensibilización, hasta una respuesta inflamatoria exagerada con activación linfocitaria y liberación masiva de citocinas proinflamatorias (TNF‑α, IL‑1, IL‑17), incluso alteraciones epidérmicas que desembocan en manifestaciones clínicas características de la eritrodermia.(1,2)
En particular, la identificación de agentes causales específicos es determinante para el entendimiento de las dinámicas de esta afección y para el diseño de estrategias terapéuticas efectivas.(2,3) El caso mostró la reacción adversa provocada por la exposición repetida a cipermetrina que desencadenó una respuesta inflamatoria sistémica con evolución a eritrodermia. El caso se trató de una reacción de contacto irritante severa sin antecedentes de dermatitis de contacto alérgica previa a sustancias tópicas. Los hallazgos aquí expuestos subrayan la necesidad de una investigación más profunda sobre los mecanismos detrás de las reacciones cutáneas secundarias a productos químicos, contribuyendo así a la literatura existente sobre la dermatitis de contacto y sus complicaciones.
En dicho paciente, la exposición repetida a cipermetrina, un piretroide de uso veterinario, desencadenó una respuesta inflamatoria sistémica que evolucionó hacia dicha condición. Estos hallazgos son consistentes con los estudios Sharma et al.,(7) y Delgado et al.,(9) quienes describen que ciertos productos químicos pueden inducir manifestaciones dermatológicas graves en individuos susceptibles. En cambio, a pesar del reporte en la literatura de varios casos de dermatitis causada por diversos agentes farmacológicos,(12,13) los piretroides tienen escasa documentación, lo que enfatiza la singularidad y la relevancia del tema en la práctica médica.
En términos clínicos, los hallazgos descritos, como el eritema generalizado, la descamación fina, el edema marcado y el prurito intenso, son característicos de la eritrodermia y coinciden con los patrones identificados por Sant’Anna et al.,(14) y Ricardo et al.,(15) En concreto, el eritema extenso obedeció a una vasodilatación intensa secundaria a la acción de citocinas proinflamatorias sobre los vasos dérmicos, mientras que la exfoliación exacerbada reflejó la hiperproliferación acelerada, la diferenciación aberrante y la pérdida de cohesión entre queratinocitos, lo cual condujo a una descamación masiva. Asimismo, el edema se explica por el aumento de la permeabilidad vascular mediado por histamina, leucotrienos y citocinas, que permitió el paso de líquido al espacio intersticial. El prurito intenso, por su parte, fue respuesta a la estimulación de terminaciones nerviosas por mediadores como histamina, serotonina, IL‑31, IL‑4, IL‑13 y neuropéptidos liberados durante la inflamación.(1,2)
Por otra parte, la hipoalbuminemia observada en el paciente se atribuye a la pérdida cutánea masiva, pues al deteriorarse la función de barrera de la piel, se produjo exudación de suero y pérdida de proteínas, agua y electrolitos, lo cual condujo a la deshidratación y desequilibrio electrolítico. Asimismo, la elevación de las transaminasas se interpreta como una manifestación sistémica de toxicidad cutánea, dado que no existieron antecedentes previos de hepatopatías en ecografías. De igual modo, la exacerbación de la nefropatía hipertensiva se explica por un daño prerrenal agudo inducido por deshidratación e hipoalbuminemia establecida. La exclusión de eosinofilia en el hemograma y la negatividad de anticuerpos antinucleares en el paciente permitieron descartar causas comunes, como la atopía o las enfermedades autoinmunes, lo cual reforzó el diagnóstico de una reacción tóxica.(16) Este análisis diferencial fue esencial para guiar un tratamiento eficaz.
En comparación Pang et al.,(4) Albalawi et al.,(6) y Rojas et al.,(13) destacan que el tratamiento inmediato, basado en la retirada del agente causal y el uso de corticosteroides sistémicos, es fundamental para controlar la inflamación sistémica y reducir las complicaciones. En este caso, la administración de prednisona en dosis alta, complementada con antihistamínicos y medidas de soporte como hidratación parenteral y corrección de alteraciones metabólicas, permitió una evolución favorable. La resolución progresiva de las lesiones cutáneas y la recuperación casi completa en cuatro semanas refuerzan la validez del tratamiento.
Desde una perspectiva contextual, el estudio resalta la influencia de la automedicación como un factor agravante. En áreas rurales como Trinidad, Sancti Spíritus, la limitada supervisión médica y el acceso indiscriminado a productos químicos representan un riesgo considerable para la salud pública. Dias et al.,(16) y Martínez et al.,(17) señalan que, la exposición inadecuada a sustancias químicas en entornos laborales, combinada con la falta de educación en salud, son factores clave que contribuyen a la incidencia de reacciones dermatológicas. Estos problemas afectan de manera especial a grupos sociales vulnerables, como trabajadores de sectores informales y rurales, donde la regulación es escasa y el acceso a información sobre el manejo seguro de productos químicos es limitado. Esta situación agrava las desigualdades en salud, con aumento del riesgo de presentar reacciones adversas en poblaciones ya marginadas.
Según los autores, el caso pone de relieve la importancia de un enfoque interdisciplinario y centrado en el paciente. La colaboración entre Dermatología y Medicina Interna permitió no solo confirmar el diagnóstico diferencial, sino también implementar un plan terapéutico integral que analizó tanto las manifestaciones cutáneas como las alteraciones sistémicas, como la disfunción renal y la hipoproteinemia. Este manejo refleja el valor de fortalecer la formación médica en el reconocimiento y tratamiento de reacciones dermatológicas severas, de forma especial en contextos de recursos limitados.
Además, estos opinan que resulta fundamental la importancia del diagnóstico oportuno y la gestión adecuada, elementos que son esenciales para optimizar el pronóstico y prevenir complicaciones a largo plazo en los pacientes afectados. A través de este análisis, se busca sensibilizar a la comunidad, al tiempo que se busca enriquecer el conocimiento sobre la presentación y manejo de esta enfermedad.
Asimismo, consideran que es crucial promover una reflexión crítica acerca del valor de la educación médica continua, así como la necesidad de prevenir la automedicación y establecer políticas públicas que regulen el uso de sustancias químicas. Al fomentar estos enfoques, se espera no solo reducir la incidencia de casos similares, sino también asegurar una mejor calidad de vida para los pacientes.
CONCLUSIONES
El informe de caso subraya la importancia de un diagnóstico y manejo oportuno debido a la complejidad de la causa de esta condición, con particular relación a la exposición de agentes químicos como la cipermetrina. Además, pone de relieve el riesgo de automedicación y la necesidad de educación sanitaria para prevenir reacciones adversas. Asimismo, el apoyo entre Dermatología y Medicina Interna es crucial para un enfoque integral en el tratamiento, lo cual exige la necesidad de estrategias educativas y reguladoras.
REFERENCIAS BIBLIOGRÁFICAS 1. Goldman L, Schafer AI. Tratado de Medicina Interna. 26. ed. España: Elsevier; 2021 [citado 18 Oct 2024]. Disponible en: https://www.edicionesjournal.com//Papel/9788491137658/Goldman-Cecil++Tratado+de+Medicina+Interna+Ed+26
2. Loscalzo J, Fauci A, Kasper D, Hauser S, Longo D, Jameson JL, editores. Harrison. Principios de Medicina Interna. 21. ed. Washinton: McGraw Hill; 2023[citado 18 Oct 2024]. Disponible en: https://accessmedicina.mhmedical.com/book.aspx?bookID=3118
3. Cuellar-Barboza A, Ocampo-Candiani J, Herz-Ruelas ME. Eritrodermia en el adulto: un enfoque práctico para el diagnóstico y tratamiento. Actas Dermo Sifiliogr [Internet]. 2018 [citado 17 Nov 2024];109(9):777-90. Disponible en: https://doi.org/10.1016/j.ad.2018.05.011
4. Pang Y, Nguyen WQ, Guerrero LI, Chrisman LP, Hooper MJ, McCarthy MC; et al. Deciphering the etiologies of adult erythroderma: an updated guide to presentations, diagnostic tools, pathophysiologies, and treatments. Am J Clin Dermatol [Internet]. 2024 [citado 19 Nov 2024];25(6):927–950. Disponible en: https://doi.org/10.1007/s40257-024-00886-9
5. Tso S, Satchwell F, Moiz H, Hari T, Dhariwal S, Barlow R; et al. Erythroderma (exfoliative dermatitis). Part 1: underlying causes, clinical presentation and pathogenesis. Clin Exp Dermatol [Internet]. 2021 [citado 18 Nov 2024];46(6):1001-10. Disponible en: https://doi.org/10.1111/ced.14625
6. Albalawi H, Altemani A, Alhweiti A, Alatawi M, Albalawi A, Alharthi F; et al. Diagnosis and management of erythroderma; a systematic review. Int J Med Dev Ctries [Internet]. 2024 [citado 18 Nov 2024];8(1):387–395. Disponible en: https://doi.org/10.24911/ijmdc.51-1700391422
7. Sharma A, Mahajan VK, Mehta KS, Chauhan PS, Sharma V, Sharma A; et al. Pesticide contact dermatitis in agricultural workers of Himachal Pradesh (India). Contact Dermat [Internet]. 2018 [citado 18 Nov 2024];79(4):213-7. Disponible en: https://doi.org/10.1111/cod.13049
8. Lee GH, Choi KC. Adverse effects of pesticides on the functions of immune system. Comp Biochem Physiol [Internet]. 2020 [citado 18 Nov 2024]; 235:108789. Disponible en: https://doi.org/10.1016/j.cbpc.2020.108789
9. Delgado Pagán GY, Rojas Pérez MM, Silveira Hernández PS. Eritrodermia en ancianos: A propósito de un paciente. Medicentro [Internet]. 2024 [citado 6 Dic 2024]; 28:3771. Disponible en: https://medicentro.sld.cu/index.php/medicentro/article/view/3771
10. Di Prinzio A, Torre A, Cura M, Puga C, Bastard D, Mazzuoccolo L. Las reacciones adversas a fármacos son la primera causa de eritrodermia. Estudio retrospectivo de 70 pacientes en un hospital universitario de Argentina. Actas Dermo Sifiliogr [Internet]. 2022 [citado 17 Nov 2024];113(8):765-772. Disponible en: https://doi.org/10.1016/j.ad.2022.03.009
11. Alchorne AD, Alchorne MM, Trivelin ML, Trivelin SD. Eritrodermia e alopecia por intoxicação sistêmica por mercúrio. Braz J Dev [Internet]. 2020 [citado 13 Nov 2024];6(8):55604-10. Disponible en: https://doi.org/10.34117/bjdv6n8-113
12. García Arellano DA, Mateo Terán DN, Granda Velez DM, Valencia Quintanilla DA, Aguabi Cejido DS. Urgencias dermatológicas. Revisión clínica de: eritrodermia exfoliativa y del síndrome de stevens-johnson. Cienc Lat Rev Cient Multidiscip [Internet]. 2023 [citado 13 Nov 2024];7(1):2953-78. Disponible en: https://doi.org/10.37811/cl_rcm.v7i1.4636
13. Rojas Mendoza KJ, Yglesias Dimadi II, Min Kim H. Actualización y perlas clínicas del abordaje diagnóstico y terapéutico de la eritrodermia en adultos. Rev Medica Sinerg [Internet]. 2023 [citado 15 Nov 2024];8(1): e931. Disponible en: https://doi.org/10.31434/rms.v8i1.931
14. Sant’Anna J, Rebocho F, Calaça S, Santos I, Bastida F. Eritrodermia generalizada. Galicia Clínica [Internet]. 2019 [citado 15 Nov 2024];80(2): 32 Disponible en: https://doi.org/10.22546/52/1667
15. Ricardo-Mora E, Max-Untoja S, Geronimo-Marzana E. Casos de eritrodermias atendidos en el hospital provincial de Las Tunas, estudio de diez años. Rev. electron. Zoilo [Internet]. 2022 [citado 20 Nov 2024]; 47 (6). Disponible en: https://revzoilomarinello.sld.cu/index.php/zmv/article/view/3227
16. Dias LTF, Lino F de V, Parente LR de C, Pereira MG, Ferreira AC da B, de Oliveira MMS, de Castro LRX, Leão CM. Eritrodermia secundária a dermatite atópica grave: um relato de caso. Braz. J. Hea. Rev. [Internet]. 2024 [citado 22 Nov 2024];7(1):2810-24. Disponible en: https://ojs.brazilianjournals.com.br/ojs/index.php/BJHR/article/view/66679
17. Martínez-Pérez SC, Guerrero-Guerrero EG, Recalde-Torres MJ. Eritrodermia Secundaria a Escabiosis reportada en la Amazonia Ecuatoriana. RCS [Internet]. 2024 [citado 20 Nov 2024];7(14):46-52. Disponible en: http://www.journalgestar.org/index.php/gestar/article/view/108
CONFLICTO DE INTERESES
Los autores declaran no tener conflicto de intereses.
DECLARACIÓN DE AUTORÍA
Eliecer González Valdéz (Conceptualización. Análisis formal. Administración del proyecto. Redacción-borrador original. Redacción–revisión. Edición y aprobación del manuscrito final).
Miguel Angel Amaró Garrido (Conceptualización. Análisis formal. Redacción-borrador original. Redacción–revisión. Edición).
Tatiana Hernández González (Conceptualización. Análisis formal. Redacción-borrador original. Redacción–revisión. Edición).