Prevalencia y variables asociadas al consumo de alcohol y de tabaco en pacientes quemados
Resumen
Fundamento: estudios actuales han demostrado que existe una alta prevalencia de consumo de alcohol y de tabaco en los pacientes quemados. En Cuba las investigaciones publicadas sobre esta temática son escasas.
Objetivo: determinar la prevalencia y variables asociadas al consumo de alcohol y de tabaco en pacientes quemados ingresados en el Hospital Universitario Vladimir Ilich Lenin.
Métodos: se realizó un estudio desde el enfoque cuantitativo, descriptivo y de corte transversal. El universo estuvo constituido por 73 quemados ingresados en el servicio de Caumatología y Cirugía Reconstructiva del hospital Universitario Vladimir Ilich Lenin, entre enero de 2018 y diciembre de 2019. Se seleccionaron 62 pacientes quemados a través de un muestreo probabilístico. Se utilizó la entrevista semiestructurada, la observación y la revisión documental para la evaluación. Se plantearon como variables las sociodemográficas, modo de producción, agente causal, consumo de alcohol y de tabaco; estado de embriaguez al ingresar y trastorno mental durante la hospitalización. Los resultados se procesaron en los paquetes estadísticos EPIDAT 3.1 y MedCalc.
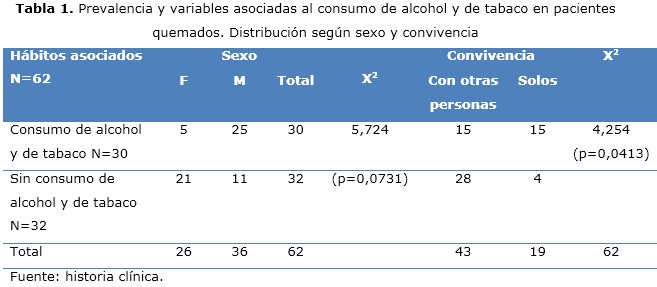
Resultados: predominó el sexo masculino, color de piel blanca, nivel de procedencia rural, estado civil soltero, la tenencia de hijos, modo de producción accidental y el agente causal fuego directo. La mayoría presentó abstinencia al alcohol. Las variables sexo, estado civil, convivencia, modo de producción, agente causal y trastorno mental; se asociaron de forma significativa al consumo de alcohol y de tabaco.
Conclusiones: la prevalencia de consumo de alcohol y de tabaco, en general, fue relativamente elevada. Se determinó que las variables sexo, estado civil, convivencia, modo de producción, agente causal y trastorno mental se asocian al consumo de alcohol y de tabaco.
DeCS: ALCOHOLISMO/epidemiología; TABAQUISMO/epidemiología; QUEMADURAS/psicología; QUEMADURAS/prevención&control; EPIDEMIOLOGIA DESCRIPTIVA.
Referencias
WHO. A WHO plan for Burn Prevention and Care [Internet]. Geneva: WHO; 2008 [citado 14 Mar 2020]:[aprox. 32 p.]. Disponible en: https://apps.who.int/iris/bitstream/handle/10665/97852/9789241596299_eng.pdf?sequence=1
Ministerio de Salud Pública. Dirección de Registros Médicos y Estadísticas de Salud. Anuario Estadístico de Salud 2018 [Internet]. La Habana: Minsap; 2019 [citado 14 Mar 2020]. Disponible en: http://files.sld.cu/bvscuba/files/2019/04/Anuario-Electrónico-Español-2018-ed-2019.pdf
Vera I, Ferrando E, Vidal I, Gómez-Olmeda D, González JC. Burns and Mental Disorder. Rev Psiquiatr Salud Ment (Barc.) [Internet]. 2010 [citado 14 Mar 2020];3(1):19-22. Disponible en: https://www.elsevier.es/en-revista-revista-psiquiatria-salud-mental-486-resumen-burns-mental-disorder-S2173505010700042
Gallach E, Pérez MD, Vivó C. Perfil psicológico del paciente gran quemado: prevalencia psicopatológica y variables asociadas. Cir Plást Iberolatinoam [Internet]. 2015 [citado 14 Mar 2019];41(4):436-427. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0376-78922015000400010
Steenkamp WC, Botha NJ, Van der Merwe AE. The prevalence of alcohol dependence in burned adult patients. Burns [Internet]. 1994 [citado 14 Mar 2020];20(6):522–5. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/7880417
Rodríguez Vargas M, Rodríguez Ricardo A, Marrero Pérez Y, Durán Cordoves L, Angulo Zaragoza A, Díaz Rojas P. Alteraciones psicológicas en pacientes quemados durante su estadía hospitalaria. CCM [Internet]. 2019 [citado 14 Mar 2020];23(4):[aprox. 2 p.]. Disponible en: http://revcocmed.sld.cu/index.php/cocmed/article/view/3356/1467
Palmu R, Partonen T, Suominen K, Vuola J, Isometsä E. Alcohol use and smoking in burn patients at the Helsinki Burn Center. Burns [Internet]. 2018 [citado 14 Mar 2020];44(1):158-167. Disponible en: https://linkinghub.elsevier.com/retrieve/pii/S0305-4179(17)30337-6
Klifto KM, Shetty PN, Slavin BR, Gurno CF, Seal SM, Asif M, et al. Impact of nicotine/smoking, alcohol, and illicit substance use on outcomes and complications of burn patients requiring hospital admission: systematic review and meta-analysis. Burns. En prensa; 2019.
Grant GG, Wolfe AE, Thorpe CR, Gibran NS, Carrougher GJ, Wiechman SA, et al. Exploring the Burn Model System National Database: Burn injuries, substance misuse, and the CAGE questionnaire. Burns [Internet]. 2020 [citado 14 Mar 2020];46(3):745-747. Disponible en: https://www.clinicalkey.es/#!/content/playContent/1-s2.0-S0305417919308812?returnurl=https:%2F%2Flinkinghub.elsevier.com%2Fretrieve%2Fpii%2FS0305417919308812%3Fshowall%3Dtrue&referrer=https:%2F%2Fwww.ncbi.nlm.nih.gov%2F
Chen MM, Carter CR, Curtis BJ, O’Halloran EB, Gamelli RL, Kovacs EJ. Alcohol modulation of the post burn hepatic response. J Burn Care Res [Internet]. 2017 [citado 14 Mar 2020];38(1):e144-57. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4757520/.
Rehou S, Mason S, MacDonald J, Pinto R, Jeschke MG. The influence of substance misuse on clinical outcomes following burn. Burns [Internet]. 2017 [citado 14 Mar 2020];43:1493-8. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/28506508
Hodgman EI, Subramanian M, Wolf SE, Arnoldo BD, Phelan HA, Cripps MW, et al. The effect of illicit drug use on outcomes following burn injury. J Burn Care Res [Internet]. 2017 [citado 14 Mar 2020];1:e89-94. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/28009698
Carlos WG, Baker MS, McPherson KA, Bosslet GT, Sood R, Torke AM. Smoking-related home oxygen burn injuries: continued cause for alarm. Respiration [Internet]. 2016 [citado 14 Mar 2020];2:151-5. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/26812246
Afshar M, Netzer G, Mosier MJ, Cooper RS, Adams W, Burnham EL, et al. The Contributing risk of tobacco use for ARDS development in burn-injured adults with inhalation injury. Respir Care [Internet]. 2017 [citado 14 Mar 2020];11:1456-65. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/28900039
Chun LF, Moazed F, Calfee CS, Matthay MA, Gotts JE. Pulmonary toxicity of e-cigarettes. Am J Physiol Lung Cell Mol Physiol [Internet]. 2017 [citado 14 Mar 2020];2:L193-206. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/28522559
Toppi J, Cleland H, Gabbe B. Severe burns in Australian and New Zealand adults: Epidemiology and burn centre care. Burns [Internet]. 2019 [citado 14 Mar 2020];45:1456-1461. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/31053412
Mushin OP, Esquenazi MD, Ayazi S, Craig C, Bell DE. Self-inflicted burn injuries: Etiologies, risk factors and impact on institutional resources. Burns [Internet]. 2019 [citado 14 Mar 2020];45:213-219. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/30467036
Adams C, Locke C, Warner J. Mental health liaison in a regional burns unit-Past, present and future. Burns [Internet]. 2019 [citado 14 Mar 2020];45:1375-1378. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/31060761
Davis CS, Esposito TJ, Palladino AG, Rychlik K, Schermer CR, GamelliR L, Kovacs EJ. Implications of alcohol intoxication at the time of burn and smoke inhalation injury: an epidemiologic and clinical analysis. J Burn Care Res [Internet]. 2013 [citado 14 Mar 2020];34(1):120–126. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/23079566
Poznyak V, Rekve D. Global status report on alcohol and health 2018: Executive summary [Internet]. Geneva: World Health Organization; 2018 [citado 14 Mar 2020]. Disponible en: https://iris.paho.org/bitstream/handle/10665.2/51352/OPSNMH19012_spa.pdf?sequence=1&isAllowed=y
Enlaces refback
- No hay ningún enlace refback.

Esta obra está bajo una licencia de Creative Commons Reconocimiento-NoComercial 4.0 Internacional.











 La Revista está: Certificada por el CITMA
La Revista está: Certificada por el CITMA Acreditados como: "Web de Interés Sanitario"
Acreditados como: "Web de Interés Sanitario"
